Parkinsonova nemoc je závažné neurodegenerativní onemocnění, které postihuje nervový systém a má vliv na pohybové schopnosti. Nejčastěji zasahuje jedince ve věku 50 až 60 let, ale čím dál častěji se s ním potkáváme i u mladších ročníků. Parkinsonovou nemocí u nás aktuálně trpí zhruba 50 000 pacientů, přičemž každým rokem lékaři diagnostikují až 1 500 nových případů.
Zlepšení kvality života s Parkinsonovou nemocí
Jen v České republice se s Parkinsonovou nemocí potýká více než 50 000 lidí. Toto onemocnění se nedá zcela vyléčit, nicméně existují způsoby, jak výrazně zmírnit jeho projevy. Kromě farmakoterapie pomáhají i technologie, jako je hluboká mozková stimulace. A zapomínat bychom u pacientů neměli ani na kvalitní stravu.

Jak se Parkinsonova nemoc projevuje?
Příčinou Parkinsonovy nemoci je postupné odumírání buněk, které produkují dopamin. Právě ten zajišťuje správný přenos signálů mezi nervovými buňkami. Nemoc se projeví až tehdy, kdy dojde ke ztrátě 60–80 % dopaminových buněk.
Typickými projevy nemoci jsou zejména:
- snížená pohyblivost a poruchy chůze („šouravá“ chůze s krátkými kroky),
- ztuhlost svalů,
- problémy s rovnováhou,
- třes i v klidovém režimu,
- v pokročilejších fázích nemoci mohou pacienta trápit i jiné, nemotorické příznaky, jako například poruchy vnímání, paměti nebo spánku, ale také změny nálad, úzkostné stavy či apatie, protože nemoc zasahuje rovněž psychiku
Vyléčitelná není, ale možnosti existují
Parkinsonova nemoc není zcela vyléčitelná, současná medicína dokáže pouze mírnit její projevy. Přesto se při úspěšné léčbě může pacient vrátit do běžného života, často i do práce. Standardní léčbou jsou farmaka: pacientům se nasadí léky (často tzv. antiparkinsonské medikace), které v mozku nahradí chybějící dopamin. Postupný rozvoj nemoci ale často snižuje jejich účinnost, což vede k nutnosti navyšovat dávky, aby se dosáhlo stejného účinku. To pak může vést k nadužívaní léků i nárůstu vedlejších účinků.
Místo léků hluboká mozková stimulace
V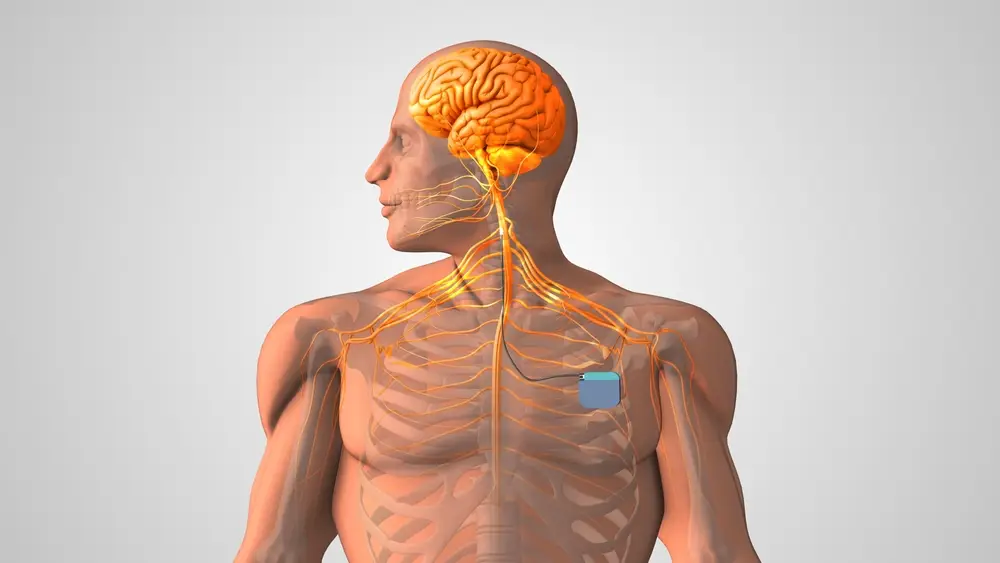 edle farmakologické léčby existuje ještě moderní metoda, tzv. hluboká mozková stimulace (Deep Brain Stimulation – DBS). Tato unikátní terapie v Česku funguje více než 25 let, první operace proběhla 26. března 1998 v pražské Nemocnici Na Homolce. Přesto o ní mnoho pacientů ani lékařů stále neví. Zákrok přitom hradí zdravotní pojišťovny a je možné ho podstoupit ve specializovaných centrech v Praze, Brně a v Olomouci. Metoda využívá elektrické impulzy ke stimulaci mozkových jader hluboko v mozku, výrazně potlačuje ztuhlost, zpomalení a třes.
edle farmakologické léčby existuje ještě moderní metoda, tzv. hluboká mozková stimulace (Deep Brain Stimulation – DBS). Tato unikátní terapie v Česku funguje více než 25 let, první operace proběhla 26. března 1998 v pražské Nemocnici Na Homolce. Přesto o ní mnoho pacientů ani lékařů stále neví. Zákrok přitom hradí zdravotní pojišťovny a je možné ho podstoupit ve specializovaných centrech v Praze, Brně a v Olomouci. Metoda využívá elektrické impulzy ke stimulaci mozkových jader hluboko v mozku, výrazně potlačuje ztuhlost, zpomalení a třes.
„Zákrok musí být velmi precizní. Lékaři musí vytipovat mozková jádra o velikosti zrnka rýže a v nich najít ideální polohu pro umístění stimulace. Pokud jsou elektrody zavedeny správně, efekt se projeví okamžitě po zapnutí neurostimulátoru. Dojde ke zrychlení pohybů, vymizí třes a pacient může končetiny ovládat stejně jako po užití potřebné dávky léků. Neurostimulace ale působí neustále, 24 hodin denně. Zatímco mezi dávkami léků musí být nezbytné pauzy, kdy se stav nemocného obvykle zhoršuje, neurostimulace udržuje pacienta v dobré formě po celou dobu. Projevuje se to nejen na jeho fyzických schopnostech, ale také na psychice a náladě – je to jako návrat v čase do doby před nemocí. Možnost fungovat jako dřív dodává pacientům další chuť do života,“ vysvětluje prof. MUDr. Robert Jech, Ph.D., přednosta Neurologické kliniky 1. lékařské fakulty Univerzity Karlovy a Všeobecné fakultní nemocnice v Praze.
Celkem už metoda pomohla zlepšit kvalitu života u více než jednoho tisíce pacientů v ČR. Každoročně ji u nás podstoupí přibližně 60 jedinců, kteří musí splnit specifická kritéria.
Nemoc zasáhne celou rodinu
Parkinsonova nemoc ovlivňuje nejen pacienta, ale dotkne se i jeho blízkých. Pacient v pokročilém stádiu nemoci totiž obvykle vyžaduje trvalou péči. Rodinní příslušníci tak často musí alespoň zčásti omezit vlastní práci, aby mohli o pacienta pečovat.
„Nemoc jednoho člověka doslova obrátí naruby život partnerů nemocných i celé rodiny. Je také náročná na psychiku, zasahuje i nálady pacienta, které pak přenáší na své blízké. Ti jsou často vyčerpaní, frustrovaní. Řešení, které projevy nemoci zmírní nebo dokonce odstraní, zlepší a usnadní život hned několika lidem,“ přibližuje prof. MUDr. Robert Jech, Ph.D.
Stravou proti Parkinsonově nemoci
 I když žádná dieta, respektive strava Parkinsonovu chorobu nevyléčí, hraje podle dosavadních výzkumů zásadní roli jak ve snížení rizika rozvoje onemocnění, tak ve zmírnění příznaků již prokázané nemoci.
I když žádná dieta, respektive strava Parkinsonovu chorobu nevyléčí, hraje podle dosavadních výzkumů zásadní roli jak ve snížení rizika rozvoje onemocnění, tak ve zmírnění příznaků již prokázané nemoci.
Potraviny s vysokým obsahem antioxidantů, vitamínů a minerálů mohou pomoci snížit oxidační stres v mozku, zánět a chránit mozkové buňky před poškozením.
- Vhodné je tak zahrnout do stravy potraviny obsahující omega-3 mastné kyseliny, jako jsou tučné ryby (např. tuňák, losos), ořechy (např. vlašské, kešu) a semínka (např. lněná, slunečnicová). Doporučeno je konzumovat dostatek ovoce (např. bobulovité), zeleniny (např. tmavé listové) a celozrnných potravin, které dodávají tělu důležité živiny a vlákninu. Ta se spolu s probiotiky postará o správné zažívání a pomůže zmírnit zácpu, která bývá také jedním z projevů, s nímž se pacienti s Parkinsonovou nemocí potýkají.
Omezení konzumace slazených, příliš solených a mastných/smažených potravin je také doporučeno, protože mohou zhoršovat zánět a negativně ovlivňovat celkové zdraví. Podobně je vhodné omezit pití alkoholických nápojů a nápojů obsahujících kofein, především pak před spaním, z důvodu zhoršené kvality spánku.
U pacientů s Parkinsonovou nemocí jsou dle studií často pozorovány i nízké hladiny hořčíku, proto lze uvažovat, že by suplementace tohoto minerálu mohla přispívat i k mírnění svalových křečí doprovázejících nemoc. Další studie pak naznačují spojitost mezi nízkými hladinami vitamínu D a vyšším rizikem vzniku Parkinsonovy nemoci a také s rychlostí progrese u těch, kteří již onemocněli. Závěry výzkumů nejsou jednoznačné, nicméně obecně platí, že vitamín D je důležitý pro udržení a podporu zdraví kostí, svalů a síly, zatímco může snížit riziko pádů a zlomenin u starších lidí. Navíc pomáhá zbystřit paměť, zlepšuje náladu a podporuje normální fungování jak nervového, tak imunitního systému. Vitamín D může být přijímán prostřednictvím potravin, jako jsou vaječné žloutky a tučné ryby, nebo ještě lépe být syntetizován v kůži při vystavení slunečnímu záření.
Je důležité, aby pacient svůj zdravotní stav konzultoval s lékařem nebo dietologem a ten mu pomohl vypracovat individuální stravovací strategii, která bude odpovídat jeho potřebám a stavu.


 redakce Vím, co jím
redakce Vím, co jím
